Beth Schafer era sdraiata su un letto d'ospedale, in attesa che suo figlio nascesse. Le prime contrazioni erano arrivate prima che si sentisse pronta, e con il profondo istinto di una madre aveva percepito che nemmeno il suo bambino era pronto.
A sole 23 settimane, suo figlio si trovava al limite della sopravvivenza – quel punto fragile in cui la medicina moderna potrebbe riuscire a tenere in vita un bambino.
Quando nacque, così piccolo da stare in una mano, non pianse. Una squadra in camici blu si precipitò a rianimarlo, cercando di riempire d'aria i suoi piccoli polmoni sottosviluppati. Ma nonostante i loro sforzi, non riuscirono a dargli ciò di cui aveva più bisogno: più tempo nell'utero.
Beth è una pittrice 39enne diventata graphic designer. Con i suoi occhiali tondi e la frangia scura spettinata, sembra una studentessa d'arte che non ha mai lasciato lo studio. È il tipo di persona che ti offre il tè prima che tu glielo chieda, e quando dice "Sono felice per te", lo pensa davvero. Ecco perché so che non sta esagerando quando parla del suo figlio perfetto e prezioso.
"Avrei spostato le montagne per lui", mi disse Beth, due anni dopo la sua nascita.
In tutto il mondo, gli scienziati stanno lavorando per guadagnare più tempo per i bambini estremamente prematuri come quello di Beth. Nel 2017, dei ricercatori di Philadelphia hanno presentato un utero artificiale sperimentale progettato per sostenere la gestazione al di fuori del corpo.
Nelle foto del loro studio, agnelli fetali galleggiavano placidi all'interno di quelle che sembravano sacche di plastica sovradimensionate, con gli occhi chiusi e il cuore che batteva come se fossero ancora dentro le loro madri. Sebbene il dispositivo sia stato testato solo sugli animali, si sta avvicinando alla sperimentazione umana.
Nel settembre 2023, la Food and Drug Administration statunitense ha incontrato un comitato consultivo per discutere se approvare le prime sperimentazioni umane. Se approvate, i primi partecipanti sarebbero bambini nati tra le 22 e le 24 settimane – meno di due terzi del percorso verso la piena maturità. (La FDA ha declinato di commentare su quando o se questi trial potrebbero iniziare.)
Negli Stati Uniti, ogni anno nascono più di 10.000 bambini così prematuri. Il parto prematuro è la seconda causa principale di morte infantile nel paese, e coloro che sopravvivono spesso affrontano serie complicazioni, dalla malattia polmonare cronica a problemi neurologici permanenti.
Gli uteri artificiali potrebbero cambiare tutto questo, salvando più bambini e risparmiando alle famiglie un dolore straziante. Ma far crescere un bambino al di fuori del corpo sfida anche il modo in cui pensiamo alla gravidanza e alla genitorialità.
"Questo tipo di dispositivo creerebbe un nuovo stadio dello sviluppo umano, qualcosa che non abbiamo mai dovuto descrivere o regolamentare prima", afferma Elizabeth Chloe Romanis, studiosa di diritto medico alla Durham University.
Gli uteri artificiali sollevano domande difficili con cui scienziati, bioeticisti ed esperti legali stanno affrontando prima che inizino le sperimentazioni umane: come cambierà questa tecnologia il modo in cui preserviamo la vita, o persino come definiamo la vita stessa?
Quando vidi per la prima volta il prototipo, non mi ricordò un utero – sembrava più un acquario.
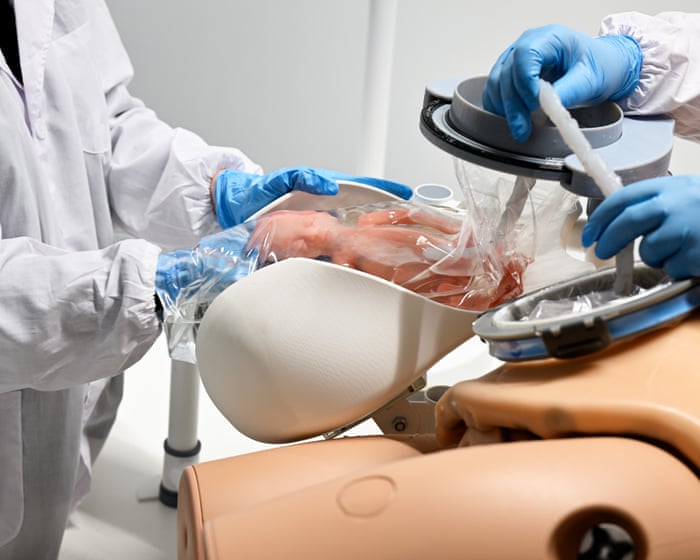
La vasca di vetro poggia su una piattaforma all'altezza della vita in un laboratorio luminoso di Aquisgrana, in Germania, parte del lavoro di AquaWomb, una startup olandese che sviluppa dispositivi per aiutare i neonati più piccoli e malati.
Delle dimensioni di un acquario domestico, il recipiente si trova sotto luci fluorescenti in modo che i tecnici possano osservare tutto ciò che c'è dentro, anche se in pratica sarebbe coperto per imitare l'oscurità dell'utero. Dei tubi corrono dai lati verso filtri che fanno circolare il fluido amniotico sintetico con un ritmo costante.
Il design sembra adatto per i neonati estremamente prematuri, che spesso arrivano sembrando appartenere a un altro mondo – la loro pelle traslucida e delicata. Con arti sottili come fiammiferi, questi bambini potrebbero galleggiare, bere, urinare e crescere all'interno della vasca senza mai toccare l'aria.
Myrthe van der Ven, medico tecnico e CEO di AquaWomb, mi mostra come il loro prototipo ricrei l'ambiente protetto della gravidanza. Il fluido amniotico è mantenuto a 37,6°C, leggermente più caldo della temperatura corporea centrale di una madre. Una sacca a doppio strato pende al centro della vasca. Il sacco interno si espande man mano che il bambino cresce, partendo dalle dimensioni di una melagrana a 23 settimane e raggiungendo le dimensioni di una melanzana a 28 settimane. Lo strato esterno in silicone è più rigido, abbastanza flessibile da resistere ai calci del bambino e aiutare i suoi muscoli a stirarsi e rafforzarsi.
Van der Ven spiega che la vasca è la parte facile – la vera sfida sta nei polmoni.
Durante un parto tipico, il primo respiro di un neonato innesca l'istinto a respirare, spesso segnato da un pianto che mostra che i polmoni funzionano. Ma per i bambini estremamente prematuri, questo momento arriva troppo presto. I loro polmoni sottosviluppati non riescono nemmeno a produrre un sussurro, figuriamoci a fornire abbastanza ossigeno per sostenere il cervello e il corpo in crescita.
Nelle unità di terapia intensiva neonatale di oggi, i medici intervengono dopo la nascita, usando ventilatori e incubatrici per aiutare questi organi fragili a funzionare. Ma questo supporto meccanico comporta rischi di danni permanenti. Una volta che i polmoni sono esposti all'aria, vengono attivati permanentemente – come un pesce che non può essere rimesso in acqua.
Gli uteri artificiali mirano a evitare del tutto questa crisi. Nel design di AquaWomb, il bambino viene partorito con taglio cesareo in una sacca piena di fluido, passando senza soluzione di continuità dalla madre alla macchina. All'interno della camera di trasferimento, i medici ricollegano il cordone ombelicale a una placenta artificiale – un dispositivo delle dimensioni di un pugno equipaggiato con delicati cateteri per rimuovere l'anidride carbonica dal sangue e cannule robuste per fornire ossigeno e nutrienti.
Se ha successo, la placenta fornisce il tempo per cui i polmoni del bambino non sono pronti. Se fallisce, il bambino ha solo due minuti prima che la privazione di ossigeno possa causare danni cerebrali permanenti. Durante tutto questo processo, il bambino rimane immerso nel fluido, inconsapevole di stare nascendo.
"È come giocolare con dieci palle", dice Frans van de Vosse, professore di biomeccanica cardiovascolare all'Università di Tecnologia di Eindhoven che consiglia il progetto. "Solo che le palle sono in fiamme, e lasciarne cadere una non è un'opzione."
Se perfezionato, un utero artificiale potrebbe ridefinire i limiti della sopravvivenza. Questo potrebbe essere il motivo per cui i pochi laboratori che sviluppano tale tecnologia sono cauti su come chiamarla.
AquaWomb si riferisce al suo prototipo come a un "sistema di supporto vitale simile a un utero", evitando il termine carico di "utero artificiale". Nel frattempo, il Children's Hospital of Philadelphia (CHOP), ritenuto il più vicino alle sperimentazioni umane, chiama il loro un "biobag". Il CHOP fece notizia nel 2017 quando i ricercatori mantennero in vita agnelli fetali per 28 giorni, dimostrando che un utero artificiale poteva supportare la circolazione sanguigna e lo sviluppo degli organi in un animale vivente.
L'intero campo opera sotto un velo di segretezza. Il CHOP ha declinato di commentare per questo articolo. (Vitara Biomedical, l'azienda che ha licenziato la tecnologia del CHOP, ha raccolto oltre 125 milioni di dollari, suggerendo preparativi per le sperimentazioni cliniche.) Alcuni ricercatori hanno menzionato che gli scienziati del CHOP hanno accettato di collaborare ma poi si sono tirati indietro.
Questa cautela riflette sia l'intenso scrutinio sulla tecnologia riproduttiva sia la comprensione che, come dice van der Ven, "nella scienza, c'è l'evolutivo e c'è il rivoluzionario". Un utero artificiale sarebbe quest'ultimo.
Il suo team non è focalizzato sull'essere i primi a tutti i costi. "Non abbiamo bisogno di essere i primi. Vogliamo essere i migliori", spiega. Per lei, ciò significa progettare un sistema in cui i genitori possano interagire con il loro bambino in sviluppo – una priorità chiave. Lei crede che altri ricercatori abbiano trascurato questo aspetto. Un design di AquaWomb ha porte di accesso in modo che i genitori possano toccare i loro bambini. Un altro include un "telefono uterino" che riproduce voci, musica o battiti cardiaci nel fluido allo stesso volume ovattato che un feto sentirebbe nell'utero.
Queste interazioni – toccare un piedino minuscolo, parlare nel liquido, sentire il movimento dentro la sacca – potrebbero migliorare la salute a lungo termine per i neonati prematuri. Ma l'importanza del legame durante la gravidanza va oltre i tassi di sopravvivenza.
Studi su famiglie che usano la fecondazione in vitro o la maternità surrogata mostrano che quando la gravidanza non segue il percorso usuale, i genitori – specialmente le madri – possono trovare difficile sentirsi dei veri caregiver. I parti molto prematuri possono scatenare emozioni simili, in parte perché la prematurità spesso deriva da problemi medici con la madre, non con il bambino.
"Potrebbero sentirsi di non aver adempiuto al loro dovere di proteggere e portare il loro bambino", dice Romanis. Lei crede che qualsiasi alternativa etica alla gravidanza naturale deve supportare sia i bisogni emotivi dei genitori che quelli fisici del bambino.
In breve, vedere il proprio bambino galleggiare in una vasca o racchiuso in una sacca potrebbe cambiare non solo come ci si lega a loro, ma come si vede se stessi come genitore.
Tre mesi dopo aver perso suo figlio, Beth si unì a un gruppo di supporto che si riunisce due volte al mese per genitori che hanno perso un bambino in fase avanzata di gravidanza o poco dopo la nascita, spesso a causa di prematurità estrema. Parlano di cosa fare con i regali per bambini non utilizzati o come gestire le domande di familiari e colleghi. Molti hanno bambini che sarebbero potuti essere candidati ideali per un utero artificiale.
Quando Beth mi invitò, immaginai un'aula magna o una sala riunioni d'ospedale. Invece, ci incontrammo nel seminterrato di una chiesa di Boston, dove Wendy, la terapista che guida il gruppo, aveva sistemato un cerchio di sedie pieghevoli. La gente arrivava lentamente.
Juliette van Haren lavora con parti di ricerca per un dispositivo di trasferimento e un utero artificiale per bambini prematuri. Foto: TU/e [Università di Tecnologia di Eindhoven/Bart van Overbeeke]
Solo uno dei 17 partecipanti oggi era un uomo – lui e suo marito persero la figlia quando la loro surrogata ebbe un aborto spontaneo in fase avanzata di gravidanza. Di fronte a me sedeva una ragazza che sembrava troppo giovane per ordinare da bere, figuriamoci per aver avuto e seppellito un bambino. I suoi capelli biondi ossigenati sfioravano i capelli sale e pepe di Joanne; Joanne, quasi 60 anni, viene da tre anni, unendosi oltre un decennio dopo aver perso suo figlio. Il gruppo include anche una professoressa d'inglese, una mamma casalinga, un agente di polizia e un'infermiera pediatrica.
In questo cerchio, è chiaro che la perdita in gravidanza colpisce le persone in modo disuguale, ma il dolore tocca tutti allo stesso modo.
Nessuno sa da quanto tempo esista il gruppo. La gente ne viene a sapere passaparola. "Abbiamo provato a fare un gruppo Facebook una volta", mi disse Beth, "ma è stato preso d'assalto da no-vax che chiedevano se avevamo fatto il vaccino Covid."
"E poi il mio account è stato sospeso perché gli ho detto di andarsene a fanculo", sbuffò Joanne. "Quando ho perso il mio bambino, ho perso anche la pazienza per avere a che fare con bambini cresciuti."
Wendy mise una mano sul polso di Joanne e mi ammiccò. "Come puoi vedere, siamo molto aperti qui. Puoi chiederci delle tue sacche per bambini."
"Biobag", corressi con risate simili a singhiozzi, sorpresa dalla loro disinvoltura. Spiegai che la tecnologia è ancora lontana anni dagli ospedali e che probabilmente sarebbe stata offerta solo a bambini nati a 22 o 23 settimane, che hanno poche altre opzioni.
"Ho perso il mio bambino a 22 settimane", interruppe Joanne. "Stai dicendo che questo avrebbe potuto salvarlo?"
"Forse", ammisi. "Ma non di sicuro. Ipoteticamente, se i tuoi dottori avessero pensato che fosse un candidato per un utero artificiale, avresti…"
"Assolutamente", insistette Joanne. "Tutto ciò che volevo era salvarlo. Se il mio corpo non poteva farlo, allora forse questa cosa dell'utero poteva."
I genitori erano affamati di qualsiasi briciola di informazione per nutrire i loro E se il mio bambino fosse sopravvissuto a 21 settimane? Quanto sarebbe costato? Avrei potuto vedere mia figlia, tenerla?
Quando descrissi i prototipi, due donne fecero una smorfia, ma le altre si sporsero in avanti, chiedendo foto. Immaginavano i loro bambini in un utero artificiale, galleggiare placidamente in uno stato onirico.
Questi genitori non sanno esattamente cosa la tecnologia avrebbe potuto offrire, ma sentono profondamente ciò che hanno perso senza di essa. La maggior parte non ha smontato le culle dei loro bambini. L'infermiera pediatrica pensa di cambiare lavoro perché stare vicino ai neonati la fa venire voglia di piangere. Beth spesso si tiene lo stomaco mentre parla, come se cullasse un bambino che non c'è.
Ogni genitore è perseguitato dai pensieri su cos'altro avrebbe potuto fare. Molti credono che più interventi, più tecnologia, avrebbero potuto salvare i loro bambini.
Wendy fece una pausa. "Di più è sempre meglio?" Ricorda di aver partorito sua figlia con taglio cesareo a 24 settimane e aver supplicato i dottori per le cure intensive. Nonostante il parto rischioso, salvarono la bambina in sala operatoria, pompando manualmente il suo petto per far circolare il sangue al suo cervello. Per quattro mesi in terapia intensiva neonatale, sua figlia era collegata a tubi e le venivano somministrati farmaci. Le procedure erano costose e dolorose, ma i suoi polmoni sottosviluppati avevano bisogno di più tempo per crescere.
Anche Wendy aveva bisogno di più tempo. "Le prospettive erano cupe, ma quando è tuo figlio, continui a sperare in un miracolo. Non potevo lasciarla andare."
Dopo 131 giorni, sua figlia morì per un polmone collassato. Per mesi, Wendy fu consumata dal senso di colpa, il suo dolore scorreva caldo e salato sulle sue guance. "Mi sentivo così egoista", dice. "Anche se ho superato quei sentimenti, vorrei averle dato una fine più pacifica, più breve."
Sebbene supporti lo sviluppo di uteri artificiali, Wendy si chiede come i dottori otterranno un vero consenso informato da genitori disperati. "Forse in futuro, ogni genitore avrà accesso a questa tecnologia", dice. "Come sapranno se è la scelta giusta – per il bambino o per se stessi?"
Una settimana dopo la mia prima visita al gruppo di supporto, Beth mi dice: "Non sm