Beth Schafer zăcea într-un pat de spital, așteptând să se nască fiul ei. Primele contracții au apărut înainte ca ea să se simtă pregătită și a simțit cu o profundă instinct de mamă că nici bebelușul ei nu era pregătit.
La doar 23 de săptămâni, fiul ei se afla la limita viabilității – punctul fragil în care medicina modernă ar putea menține un bebeluș în viață.
Când s-a născut, suficient de mic încât să încapă într-o singură mână, nu a plâns. O echipă în halate albastre s-a grăbit să-l resusciteze, încercând să-i umple plămânii mici și subdezvoltați cu aer. Dar, în ciuda eforturilor lor, nu i-au putut oferi ceea ce avea cel mai mult nevoie: mai mult timp în uter.
Beth este o pictoriță de 39 de ani care a devenit designer grafică. Cu ochelarii ei rotunzi și bretonul ei negru neglijent, arată ca o studentă la arte care nu a părăsit niciodată studioul. Este genul de persoană care îți oferă ceai înainte să ceri și când spune "Îmi place asta pentru tine", o spune cu toată sinceritatea. De aceea știu că nu exagerează când vorbește despre fiul ei perfect și prețios.
"Aș fi mutat munții pentru el", mi-a spus Beth, la doi ani după nașterea lui.
În întreaga lume, oamenii de știință lucrează pentru a cumpăra mai mult timp pentru bebelușii extrem de prematuri ca al lui Beth. În 2017, cercetătorii din Philadelphia au prezentat un uter artificial experimental conceput pentru a susține gestația în afara corpului.
În fotografiile din studiul lor, mieii fetusi pluteau liniștiti în interiorul a ceea ce părea a fi pungi de plastic supradimensionate, cu ochii închiși și inimile bătând ca și cum ar fi fost încă în interiorul mamelor lor. Deși dispozitivul a fost testat doar pe animale, se apropie de testele pe oameni.
În septembrie 2023, Administrația pentru Alimente și Medicamente din SUA (FDA) s-a întâlnit cu un comitet consultativ pentru a discuta dacă să aprobe primele studii pe oameni. Dacă ar fi aprobat, primii participanți ar fi bebeluși născuți între 22 și 24 de săptămâni – mai puțin de două treimi din durata unei sarcini la termen. (FDA a refuzat să comenteze cu privire la când sau dacă aceste studii ar putea începe.)
În SUA, peste 10.000 de nou-născuți vin pe lume atât de devreme în fiecare an. Nașterea prematură este a doua cauză principală a decesului infantil din țară, iar cei care supraviețuiesc se confruntă adesea cu complicații grave, de la boli pulmonare cronice la probleme neurologice pe viață.
Uterii artificiali ar putea schimba acest lucru, salvând mai mulți copii și cruțând familiile de suferință. Dar creșterea unui copil în afara corpului provoacă și o reconsiderare a modului în care gândim sarcina și părinția.
"Un astfel de dispozitiv ar crea o nouă etapă a dezvoltării umane, ceva ce nu a trebuit niciodată să descriem sau să reglementăm înainte", spune Elizabeth Chloe Romanis, expertă în drept medical la Universitatea Durham.
Uterii artificiali ridică întrebări dificile cu care oamenii de știință, bioeticienii și experții juridici se confruntă înainte de începerea studiilor pe oameni: Cum va schimba această tehnologie modul în care păstrăm viața sau chiar modul în care definim viața însăși?
Când am văzut pentru prima dată prototipul, nu mi-a amintit de un uter – arăta mai degrabă ca un acvariu.
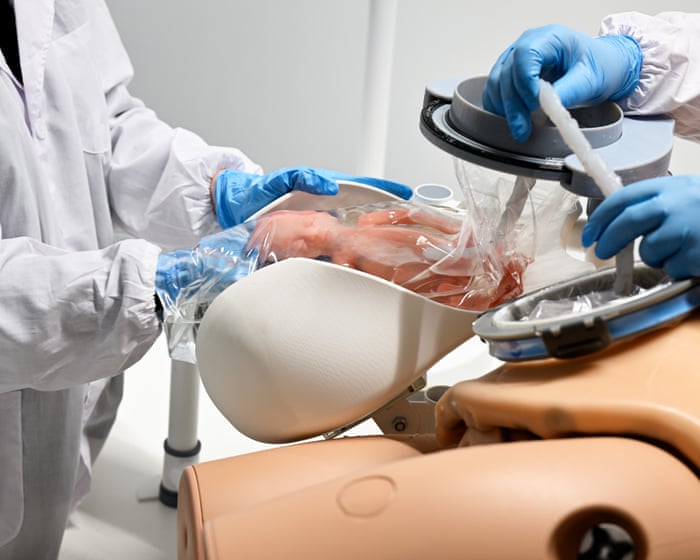
Rezervorul de sticlă stă pe o platformă la înălțimea taliei într-un laborator luminos din Aachen, Germania, făcând parte din muncca AquaWomb, o startup olandeză care dezvoltă dispozitive pentru a ajuta cei mai mici și mai bolnavi nou-născuți.
De dimensiunea unui acvariu casnic, vasul stă sub lumini fluorescente pentru ca tehnicienii să poată vedea totul din interior, deși în practică ar fi acoperit pentru a imita întunericul uterin. Țevi ies din lateral în filtre care circulă lichid amniotic sintetic într-un ritm constant.
Designul pare potrivit pentru nou-născuții extrem de prematuri, care adesea par că aparțin unei alte lumi – cu pielea translucidă și delicată. Cu membrele subțiri ca chibriturile, acești bebeluși ar putea pluti, bea, urina și crește în interiorul rezervorului fără să atingă vreodată aerul.
Myrthe van der Ven, medic tehnic și CEO al AquaWomb, îmi arată cum prototipul lor recreează mediul protejat al sarcinii. Lichidul amniotic este menținut la 37,6°C, ușor mai cald decât temperatura centrală a unei mame. O pungă cu două straturi atârnă în centrul rezervorului. Sacul interior se extinde pe măsură ce bebelușul crește, începând de la dimensiunea unei rodii la 23 de săptămâni și ajungând la dimensiunea unei vînătă până la 28 de săptămâni. Stratul exterior de silicon este mai ferm, suficient de flexibil pentru a rezista la loviturile bebelușului și a ajuta mușchii să se întindă și să se întărească.
Van der Ven explică că rezervorul este partea ușoară – adevărata provocare stă la plămâni.
În timpul unei nașteri tipice, prima respirație a unui nou-născut declanșează instinctul de a respira, adesea marcat de un plâns care arată că plămânii funcționează. Dar pentru bebelușii extrem de prematuri, acest moment vine prea devreme. Plămânii lor subdezvoltați nu pot gestiona nici măcar un șoapte, darămite să furnizeze suficient oxigen pentru a susține creierul și corpul în creștere.
În unitățile de terapie intensivă neonatală de astăzi, medicii intervin după naștere, folosind ventilatoare și incubatoare pentru a ajuta aceste organe fragile să funcționeze. Dar acest suport mecanic poate provoca leziuni permanente. Odată ce plămânii sunt expuși la aer, sunt activați permanent – ca un pește care nu poate fi întors în apă.
Uterii artificiali urmăresc să evite complet această criză. În designul AquaWomb, bebelușul este născut prin cezariană într-o pungă umplută cu lichid, trecând fără probleme de la mamă la mașinărie. În interiorul camerei de transfer, medicii reconectează cordonul ombilical la o placentă artificială – un dispozitiv de mărimea unui pumn echipat cu catetere delicate pentru a elimina dioxidul de carbon din sânge și canule rezistente pentru a livra oxigen și nutrienți.
Dacă reușește, placenta oferă timpul pentru care plămânii bebelușului nu sunt pregătiți. Dacă eșuează, bebelușul are doar două minute înainte ca lipsa de oxigen să provoace leziuni cerebrale permanente. Pe tot parcursul acestui proces, bebelușul rămâne scufundat în lichid, neștiind că se naște.
"Este ca și cum ai jongla cu zece mingi", spune Frans van de Vosse, profesor de biomecanică cardiovasculară la Universitatea Tehnologică din Eindhoven care consiliază proiectul. "Doar că mingile sunt în flăcări și să nu lași să cadă niciuna nu este o opțiune."
Dacă ar fi perfecționat, un uter artificial ar putea redefini limitele supraviețuirii. Acesta poate fi motivul pentru care puținele laboratoare care dezvoltă o astfel de tehnologie sunt precaute în ceea ce o numesc.
AquaWomb se referă la prototipul său ca la un "sistem de susținere a vieții asemănător uterului", evitând termenul încărcat de "uter artificial". Între timp, Spitalul de Copii din Philadelphia (CHOP), considerat a fi cel mai aproape de testele pe oameni, își numește dispozitivul un "biobag". CHOP a făcut vâlvă în 2017 când cercetătorii au menținut în viață miei fetusi timp de 28 de zile, demonstrând că un uter artificial poate susține circulația sanguină și dezvoltarea organelor la un animal viu.
Întregul domeniu operează sub un văl de secret. CHOP a refuzat să comenteze pentru acest articol. (Vitara Biomedical, compania care a licențiat tehnologia CHOP, a strâns peste 125 de milioane de dolari, sugerând pregătiri pentru studii clinice.) Unii cercetători au menționat că oamenii de știință de la CHOP au fost de acord să colaboreze, dar s-au retras mai târziu.
Această prudență reflectă atât examinarea intensă a tehnologiei de reproducere, cât și înțelegerea că, așa cum spune van der Ven, "în știință, există evoluționar și revoluționar". Un uter artificial ar fi cel din urmă.
Echipa ei nu este concentrată să fie prima cu orice preț. "Nu trebuie să fim primii. Vrem să fim cei mai buni", explică ea. Pentru ea, asta înseamnă proiectarea unui sistem în care părinții să poată interacționa cu bebelușul lor în dezvoltare – o prioritate cheie. Ea crede că alți cercetători au neglijat acest aspect. Un design AquaWomb are porturi de acces pentru ca părinții să-și poată atinge copiii. Un altul include un "telefon uterin" care redă voci, muzică sau bătăi ale inimii în lichid la același volum înăbușit pe care l-ar auzi un făt în uter.
Aceste interacțiuni – atingerea unui picioruș mic, vorbirea în lichid, simțirea mișcării în interiorul pungii – ar putea îmbunătăți sănătatea pe termen lung a sugarilor prematuri. Dar importanța legăturii în timpul sarcinii depășește ratele de supraviețuire.
Studiile familiilor care folosesc FIV sau surogat arată că atunci când sarcina nu urmează calea obișnuită, părinții – în special mamele – pot considera dificil să se simtă ca îngrijitori adevărați. Nașterile foarte premature pot declanșa emoții similare, parțial pentru că prematuritatea provine adesea din probleme medicale ale mamei, nu ale bebelușului.
"S-ar putea să simtă că nu și-au îndeplinit datoria de a-și proteja și purta copilul", spune Romanis. Ea crede că orice alternativă etică la sarcina naturală trebuie să sprijine și nevoile emoționale ale părinților, nu doar pe cele fizice ale bebelușului.
Pe scurt, a-ți vedea copilul plutind într-un rezervor sau închis într-o pungă ar putea schimba nu doar modul în care te legi de ei, ci și cum te vezi ca părinte.
La trei luni după ce și-a pierdut fiul, Beth s-a alăturat unui grup de sprijin care se întâlnește de două ori pe lună pentru părinții care și-au pierdut un copil târziu în sarcină sau la scurt timp după naștere, adesea din cauza prematurității extreme. Ei vorbesc despre ce să facă cu cadourile nefolosite pentru bebeluși sau cum să abordeze întrebările familiei și colegilor. Mulți au copii care ar fi putut fi candidați ideali pentru un uter artificial.
Când Beth m-a invitat, mi-am imaginat un amfiteatru sau o sală de ședințe din spital. În schimb, ne-am întâlnit în subsolul unei biserici din Boston, unde Wendy, terapeutul care conduce grupul, a așezat un cerc de scaune pliante. Oamenii au intrat încet.
Juliette van Haren lucrează cu părți de cercetare pentru un dispozitiv de transfer și un uter artificial pentru bebeluși prematuri. Foto: TU/e [Universitatea Tehnologică din Eindhoven/Bart van Overbeeke]
Doar unul dintre cei 17 participanți de astăzi era bărbat – el și soțul său și-au pierdut fiica când surogatul lor a avut un avort spontan târziu în sarcină. Vizavi de mine stătea o fată care părea prea tânără pentru a comanda o băutură, darămite să fi avut și îngropat un copil. Părul ei blond decolorat o atinge pe părul sărăturos și piperat al Joannei; Joanne, aproape 60 de ani, vine de trei ani, alăturându-se la peste un deceniu după ce și-a pierdut fiul. Grupul mai include un profesor de engleză, o mamă care stă acasă, un ofițer de poliție și o asistentă pediatrică.
În acest cerc, este clar că pierderea sarcinii afectează oamenii inegal, dar durerea îi atinge pe toți în mod egal.
Nimeni nu știe cât timp a existat grupul. Oamenii aud despre el prin viu graj. "Am încercat odată să facem un grup pe Facebook", mi-a spus Beth, "dar a fost preluat de anti-vacciniști care întrebau dacă am făcut vaccinul anti-Covid."
"Și apoi contul meu a fost suspendat pentru că le-am spus să meargă naibii", a pufnit Joanne. "Când mi-am pierdut copilul, mi-am pierdut și răbdarea de a mai face față adulților imaturi."
Wendy a pus o mână pe încheietura Joannei și mi-a făcut cu ochiul. "După cum vezi, suntem foarte deschiși aici. Ne poți întreba despre pungile tale pentru bebeluși."
"Biobag-uri", am corectat eu printre hohote de râs asemănătoare sughițurilor, surprinsă de lejeritatea lor. Am explicat că tehnologia este încă la câțiva ani distanță de spitale și că probabil ar fi oferită doar nou-născuților la 22 sau 23 de